肝斑とは?
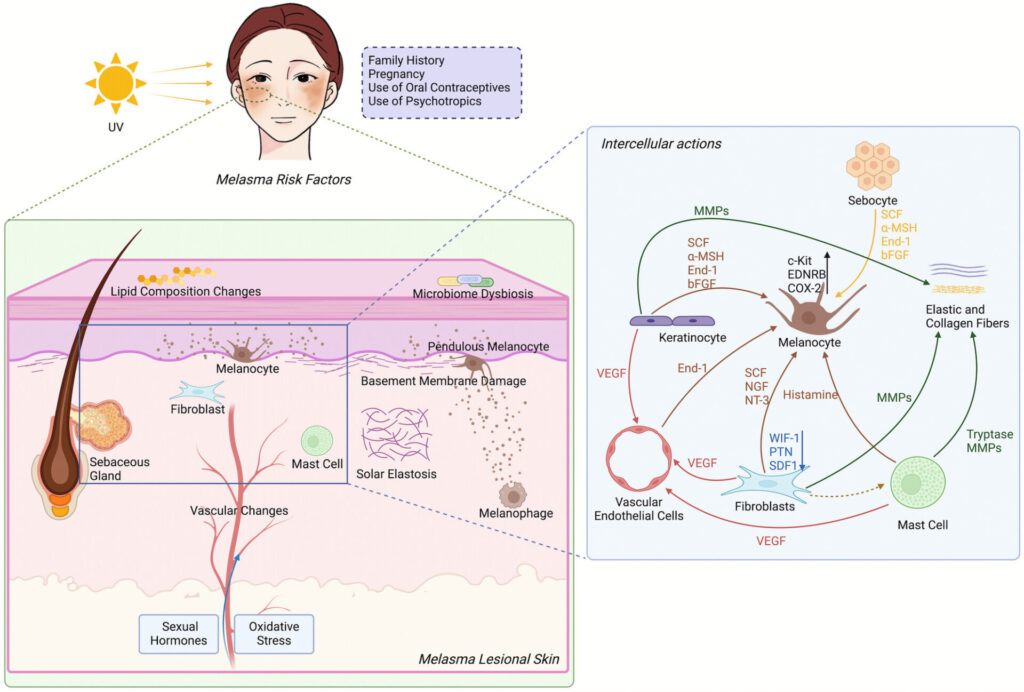
肝斑は、主として顔面の頬部、前額、上口唇、下顎などに左右対称性に出現する、後天性・慢性・再発性の色素沈着症です。臨床的には淡褐色から褐色の境界やや不明瞭な斑として認識され、女性に多くみられます。紫外線曝露、可視光、ホルモン因子、遺伝的素因、熱刺激、化粧品や摩擦など、複数の要因が重なって発症・増悪すると考えられています。近年は、肝斑を「メラノサイト活性化」だけでなく、表皮・基底膜・真皮・血管・炎症細胞・神経内分泌シグナルの相互作用から成る複合疾患として捉える考え方が強くなっています。本ページでは、最近のエビデンスをもとに、できるだけ詳しく、できるだけマニアックに肝斑を解説していきます。
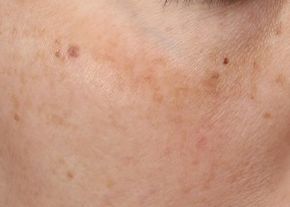
読むのがダルい人向けに、肝斑を一言で表現します。
「刺激するとすぐ怒って黒くなるめんどくさい皮膚」
ですから、紫外線をはじめとする刺激を避け、いろんな治療を組み立てることが大切です。
肝斑ができるメカニズム
1. 紫外線・可視光によるメラノサイト活性化
肝斑の中心病態は、まず光などの刺激による持続的なメラノサイト活性化です。UVB/UVAは、ケラチノサイト、線維芽細胞、血管内皮細胞などを介して、α-MSH、SCF、ET-1、各種サイトカインやプロスタグランジンを増やし、MITF系を通じてチロシナーゼ活性とメラノソーム形成を促進します。また近年は、可視光、とくにブルーライトのような短波長側の可視光も持続的色素沈着を惹起し得ることが注目され始め、肝斑管理においては、UVA/UVBだけでなく可視光対策も必要と言ってもよいでしょう(1)。
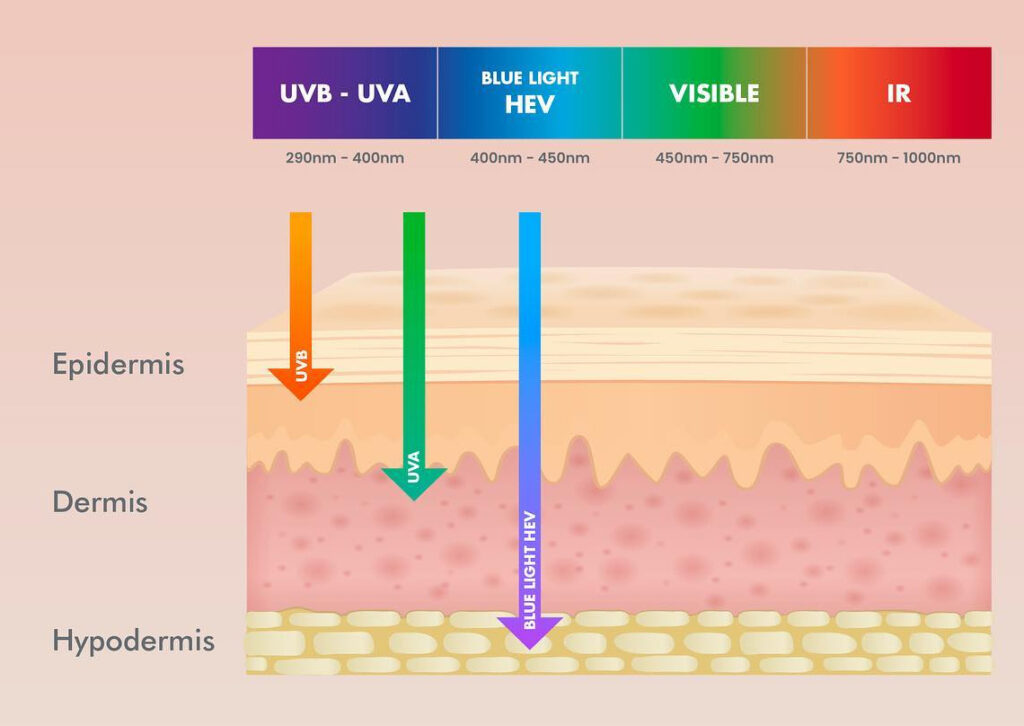
2. 基底膜障害と“表皮だけではない”色素沈着
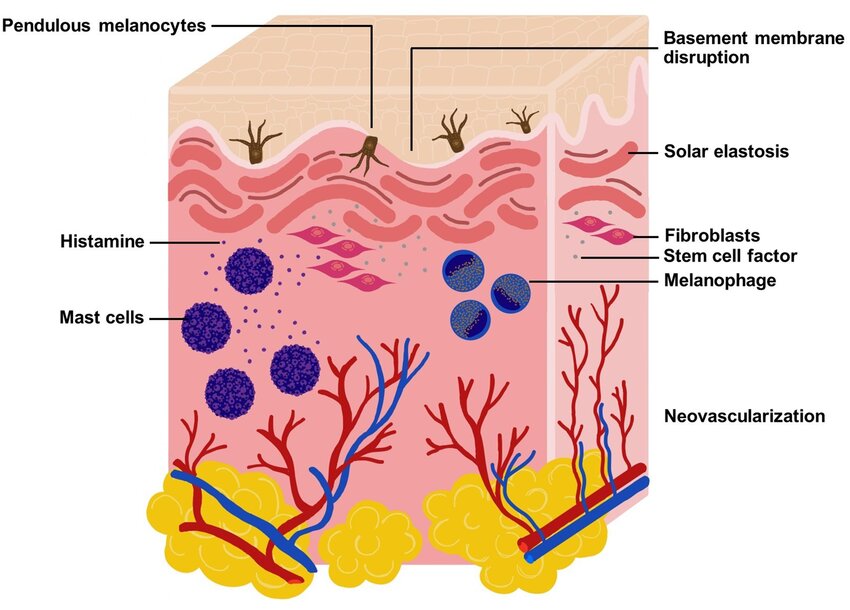
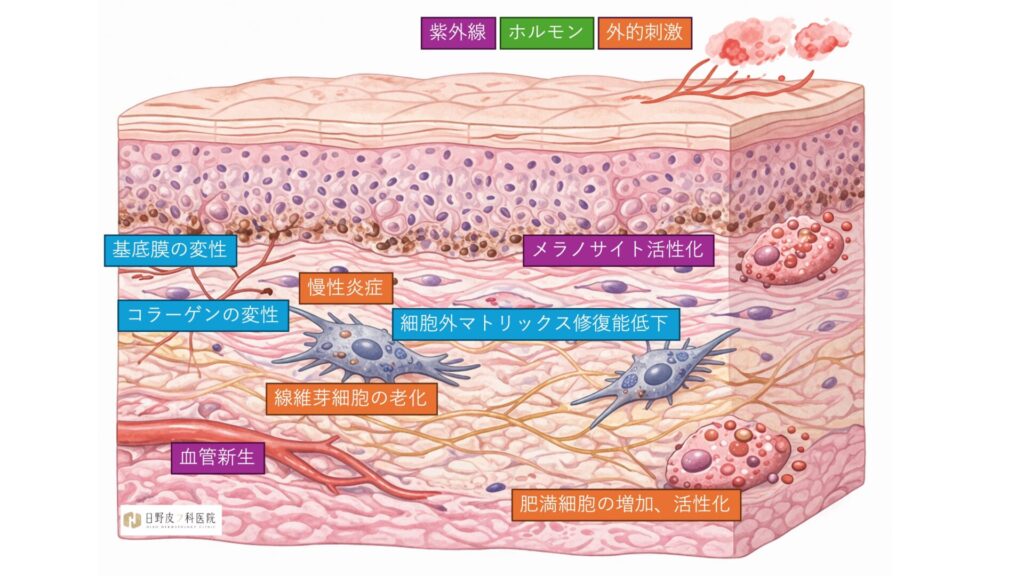
従来、肝斑は表皮型・真皮型・混合型に分類されてきた歴史がありますが、最近では単純な深さ分類だけでは病態を説明しにくいため使われなくなってきています。組織学的には、基底膜の断裂、pendulous melanocytes、真皮メラノファージ、solar elastosisがしばしば認められ、これが再発性や難治性の背景と考えられています。基底膜が障害されると、メラニンやメラノサイト関連構造が真皮側へ落ち込みやすくなり、炎症後色素沈着に似た肝斑の慢性化を起こしやすくなります。つまり肝斑は、単なる表皮のメラニン増加ではなく、光老化に伴う表皮-真皮接合部障害を伴う色素異常である、と考えて良いです(1)。
pendulous melanocytesとは、基底層からぶら下がるように分布しているメラノサイトのことで、肝斑ではよくみられる所見です。
solar elastosisは日光弾性変性症といい、真皮の浅いところにある弾性線維が変性している状態を指します。長期間紫外線にさらされた皮膚に起こります。
3. 真皮線維芽細胞老化と光老化病変としての側面
肝斑部では、正常皮膚に比べて老化した真皮線維芽細胞の増加、細胞外マトリックス修復能低下、炎症性・メラニン産生増強因子の発現変化が報告されています。これらの線維芽細胞は、持続的な紫外線ダメージや酸化ストレスの影響下でSASP様の分泌プロファイルを示し、メラノサイト活性化、基底膜障害、血管新生をさらに助長します(2)。したがって肝斑は、色素沈着症であると同時に、顔面光老化の局所的・偏在的表現型として理解すると見た目の症状と整合しやすいです(3)。
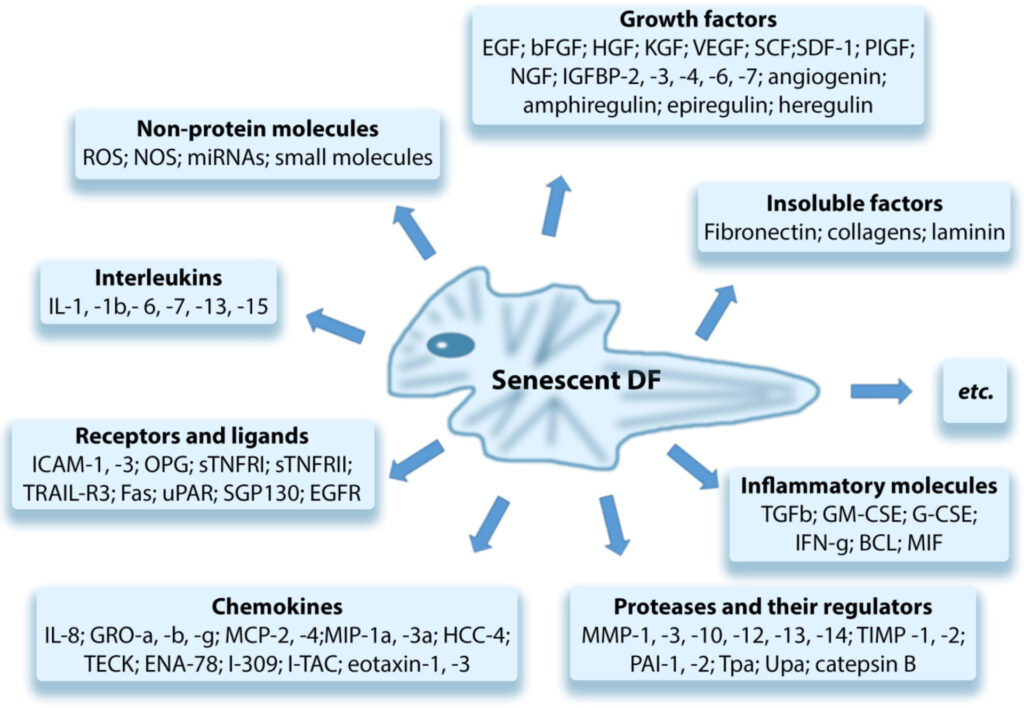
SASPとはSenescence-Associated Secretory Phenotype、日本語では細胞老化随伴分泌現象といいます。細胞老化を起こした細胞から炎症性サイトカイン、ケモカイン、増殖因子などさまざまな因子が分泌される現象です。がんをはじめとするさまざまな加齢性疾患の発症や病態の悪化に関与することが明らかになりつつあるため注目されています。
肝斑にもそんなのが関係しているの?そんな細胞がいるの?
キャッチーな言い方で、ゾンビ細胞(老化細胞)と言っている人もいます。これは、細胞分裂を停止し、死なずに組織内に蓄積して周囲に炎症物質(SASP)をまき散らす細胞です。組織の機能低下や老化、がん、生活習慣病の主な原因となります。
4. 血管成分と内皮‐メラノサイトのクロストーク
肝斑病変では血管増生やVEGF関連の変化がしばしばみられ、臨床的にも毛細血管拡張を伴う症例があります。UV照射を受けた内皮細胞はSCFなどを分泌し、メラノサイトからのメラニン産生を高める可能性があることが示されています。またVEGF/VEGFR系やET-1シグナルも病態的には関与します。これらは、血管優位の肝斑で一部のデバイスやトラネキサム酸が有効となる理論的背景でもあります(4)。当院ではこのような状態の時にジェネシスをお勧めしています。
VEGF: 血管内皮細胞増殖因子(vascular endothelial growth factor)は、血管新生を促すタンパク質です。
SCF(Stem Cell Factor:幹細胞因子)は、皮膚において線維芽細胞やケラチノサイト(表皮角化細胞)から産生され、主に肥満細胞(マスト細胞)の分化・増殖、メラノサイトの活性化(日焼け・色素沈着)、アレルギー反応の増強に関与する重要な因子です。表皮の免疫機能維持や、温度ストレスなどの外的要因によるメラニン生成(シミ)とも深く関連しています。
エンドセリン-1(ET-1)は、主にケラチノサイトから分泌され、メラニン色素の合成・増殖を促進してシミや色素沈着を引き起こす因子です。紫外線や老化によってET-1産生が増加し、メラノサイトを活性化させます。また、皮膚バリア機能を低下させ、アトピー性皮膚炎の悪化要因となる可能性も報告されています。
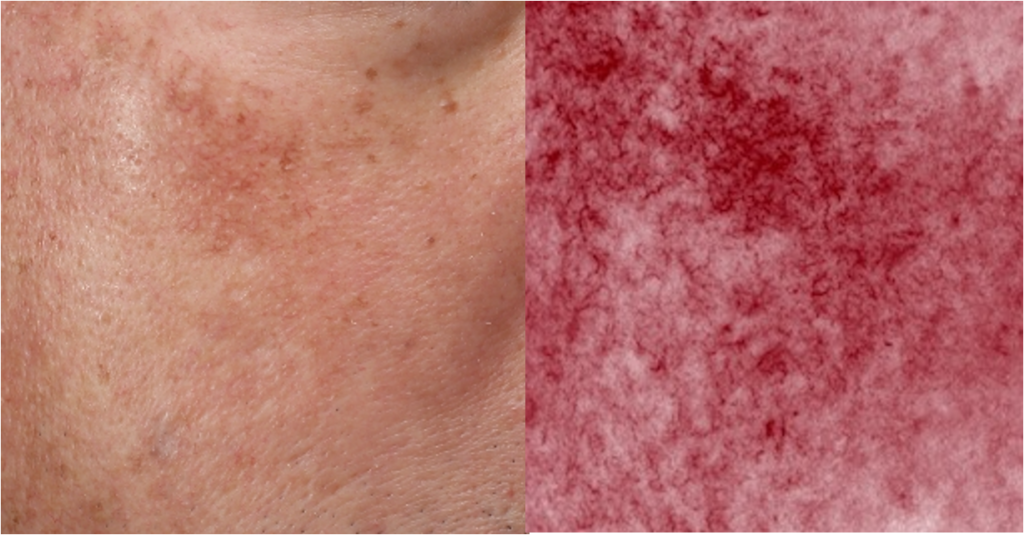
5. 炎症・肥満細胞・酸化ストレス
肝斑は炎症と関係ないように見えますが、実際には低レベルの慢性炎症と酸化ストレスが強く関与していることがわかっています。肝斑の真皮では肥満細胞が増加しています。肥満細胞由来のトリプターゼなどは基底膜障害、日光弾性変性症、血管新生、色素産生促進に関与します。紫外線などからもたらされる酸化ストレスはメラノサイトの活性化だけでなく、ケラチノサイトや線維芽細胞の老化・炎症性分泌も助長し、肝斑が治りにくくなることにつながってしまいます(3)。
Gu D et al: What lies behind melasma: a review of the related skin microenvironment. Int J Dermatol 2024.より引用
6. ホルモン・遺伝・摩擦・熱
妊娠、経口避妊薬、ホルモン治療との関連は古くから知られていますが、すべての症例をホルモンだけで説明することはできません。むしろ、ホルモン感受性の高い個体が光曝露下で発症しやすいと考える方が実態に合うかと思います。加えて家族歴、摩擦、洗顔やクレンジング時の刺激、マスクやタオルの擦れ、熱源暴露も増悪因子になります。こうした“微小刺激の持続”が、肝斑を再燃しやすい病態にしています(1)。
肝斑を診断する際の考え方
診断は原則として臨床的に行います。特徴的な検査はありません。典型例では、頬部優位の左右対称性にみられるぼんやりとした褐色斑、慢性経過、日光・妊娠・季節性・摩擦での増悪が手がかりとなるため、問診はとても重要になります。鑑別としては、炎症後色素沈着、後天性真皮メラノサイトーシス(ADM)、Riehl黒皮症、薬剤性・接触性の色素沈着、光線性雀卵斑様色素斑などが重要となります。レーザー治療歴や外用刺激による悪化例では、肝斑単独でなく炎症後色素沈着(post-inflammatory hyperpigmentation: PIH)やその他のシミ、色素沈着を合併していることも多いため注意が必要です。診断はこのように総合的に行うため、皮膚科専門医による判断が重要になります(5)。
肝斑の診断は難しいです。実際には肝斑でないのにトラネキサム酸を何年も飲んで治っていない人、肝斑なのにレーザーを打って悪化した人など多数経験しています。大切なのは最初の診断をなるべく正確にすることです。そして、色味の問題で、肝斑だけがある人は少なく、ほとんどの場合は他のシミと合併しています。
肝斑のスコアリング
mMASI スコア 計算ツール
各部位の「面積(A)」と「色調(D)」を選択してください。スコアが自動計算され、顔図に反映されます。

× 0.3前額部(f)
× 0.3左頬(lm)
× 0.3右頬(rm)
× 0.1顎(c)
mMASI スコア
0.0
/ 24点満点
― 入力してください ―
mMASI = 0.3×A(f)×D(f) + 0.3×A(lm)×D(lm) + 0.3×A(rm)×D(rm) + 0.1×A(c)×D(c) 最大:24点
※ このツールは参考値です。診断・治療方針は医師の診察に基づきます。
肝斑治療総論
肝斑治療の本質は、色を薄くすることではなく、
- 光刺激を遮断し、
- メラノサイト活性化を抑え、
- 炎症・血管・真皮老化要素を是正し、
- 再発を予防する、
という長期マネジメントです。完治させる、というよりは寛解、つまりコントロールする、という考え方が重要です。現時点で最も再現性の高い治療は厳格な光防御を基盤に、内服を中心とした多面的な併用療法です(5,6)。
つまり、表皮から真皮まで、健康な皮膚を取り戻して維持する、ということが大切です!
美容全般に役立つ考え方なんですね!
当院ではスキンケア指導・トランサミン内服・メソナJ・ジェネシス・ポテンツァを
組み合わせた肝斑治療を行っています。
肝斑の治し方:実臨床での治療戦略
1. 外用療法
肝斑の治療で最も大事なのは遮光、つまり日焼け止めです。そこは後ほど解説します。世界的に良く用いられる治療はハイドロキノン+トレチノイン(7)ですが、この治療として、当院ではゼオスキンヘルスを使用しています。一方で、刺激性接触皮膚炎や反応性増悪、長期連用に伴う副作用が問題となるため、導入・維持・休薬の設計が必要となります。定期的な細かいフォローアップが必要になります。刺激に弱い方、ハイドロキノンアレルギーがある方、トレチノインが使えない方に対しては、代替あるいは維持療法として、アゼライン酸、コウジ酸、システアミン、ナイアシンアミド、メトキシサリチル酸カリウム、トラネキサム酸などの成分を用いた外用治療などが用いられることがありますが、改善のしかたについては、症例により様々です(5,6)。
2. トラネキサム酸(TXA)
トラネキサム酸は、プラスミン系抑制を通じて炎症性メディエーター、血管成分、メラノサイトへの刺激を減らす薬剤として位置づけられています。肝斑に対する内服TXAは、複数のランダム化比較試験およびレビューで有効性が示されており、特に中等症以上、再発例、血管成分を伴う症例、外用単独で不十分な症例で有用です。2018年の二重盲検プラセボ対照試験では、経口TXAが中等症〜重症肝斑で有効かつ比較的良好な忍容性を示しました(8)。2019年のプラセボ比較でも一定の有効性が確認されています(9)。
ただし、TXAは“美容内服”として安易にダラダラと使い続ける薬剤ではありません。血栓塞栓症の既往、血栓性素因、エストロゲン製剤使用、喫煙、肥満、長期臥床など、血栓リスクを評価することが不可欠です。現場では、既往歴、家族歴、併用薬、月経・産婦人科背景を踏まえて適応を決めるべきであり(6)、効果があるから漫然と長期投与する、という使い方は避けています。当院ではVISIAという画像診断機を用いて定期的にチェックして効果を判断しながら投与しています。
3. マイクロニードリングなどの補助療法
近年はマイクロニードリングやドラッグデリバリーを組み合わせた報告も増えていますが、肝斑は刺激に反応して悪化することもあるため、慎重に治療を考える必要があります(5,6)。改善を目指して攻めの治療に終始するより肝斑を悪化させないことが第一です。当院ではポテンツァが使用できます。ポテンツァには肝斑モードがあり、炎症後色素沈着をなるべく起こさないように、ニードルRFの一般的な治療方法よりも控えめな設定で行います。目的は真皮に針とRFによる熱を入れることによって、ダメージを受けた組織を再構築することです。
4. レーザー・光治療
レーザーや光治療は、肝斑単独に対する第一選択ではありません(6)。低出力QスイッチNd:YAGいわゆるレーザートーニングは広く行われてきましたが、再発、色素脱失、まだらな低色素斑、難治化などの問題があるため、当院ではおこなっておりません。2024年レビューでも、レーザーは有効な場面がある一方、単独治療の長期安定性には限界があり、症例選択と併用戦略が重要とされています(10)。つまり、肝斑にデバイスを使う場合は、光防御・外用・必要に応じたTXAなどで病勢を落ち着かせたうえで、慎重に扱うのが基本です。
5. エレクトロポレーション
エレクトロポレーションとしてトラネキサム酸を中心とした薬剤を導入する治療は、安全性の高い治療としてよく用いられています。安全ですがこの領域に関する質の高いエビデンスは乏しいです。外用単独では反応が鈍いが、血栓リスクや妊娠希望などで内服を慎重にしたい症例で使うことが望ましいです(6)。これらの導入は“内服の完全代替”というより、併用療法として用いる方が効果を期待しやすいです。当院では、メソナJという国産のエレクトロポレーションの機器があり、トラネキサム酸、アルブチン、ビタミンCを導入する治療を肝斑のある方に使用しています。

6. 維持療法の重要性
肝斑で最も重要なのは初期治療によって改善した後に、良い状態を維持することです。肝斑は“治るか治らないか”ではなく、寛解を維持できるかが実臨床上の大切な目標になります。強い治療で一時的に薄くなったとしても、遮光が甘い、摩擦が続く、刺激性のあるスキンケアを継続する、といった状況では高率に再発します。そのため、改善後は刺激の少ない美白・抗炎症外用へ移行し、紫外線防御を継続する方が合理的です(5,6)。
肝斑の日常ケア
1. 最優先は“可視光まで含めた遮光”
肝斑の日常ケアで最も重要なのは、単なるSPF値ではなく、UVA/UVBに加えて可視光をどこまで遮断できるかです。2014年のランダム化比較試験では、可視光もカバーする日焼け止めの方が、UVのみのサンスクリーンより肝斑再発予防に優れていました。鉄酸化物を含む着色タイプは、特に可視光防御の点で有利とされます。したがって、日常では「高SPFを塗る」ではなく、「十分量を、毎日、再塗布し、必要なら色付き製剤も使う」が正しいと考えられます(11)。
2. 摩擦を減らす
洗顔、クレンジング、コットン拭き取り、マッサージ、スクラブ、強いタオルドライ、慢性的なマスク擦れは、どれも肝斑の維持・再燃に影響を与えます(5,6)。とくに“スキンケアガチ勢”ほど接触刺激が多いことがあります。スキンケアの基本は、「有効成分の追加」よりまず「刺激の総量を引く」方向で考える、つまりスキンケアの「引き算」が大切です。
3. 熱・赤み・炎症の管理
熱刺激や炎症は色素産生を増幅しやすいです。サウナ、強い運動後の火照り、熱いシャワー、刺激性処置の頻回反復は悪化要因になり得ます。酒さ傾向や毛細血管拡張を伴う症例では、赤みへの配慮が必要ですので、美白剤を塗るだけでは不十分になることも多いです(4)。
4. 妊娠・ホルモン・薬剤背景の確認
妊娠中の肝斑では、積極的治療は難しいため、遮光と刺激回避が中心になります。経口避妊薬やホルモン補充療法が関与している可能性がある場合は、必要に応じてお薬の調整を検討します。
肝斑の治療アルゴリズム
絶対的な正解がない肝斑治療において、
①診断の確認と鑑別、②増悪因子の除去、③可視光まで含めた遮光導入、④外用治療開始、⑤必要に応じトラネキサム酸追加、⑥病勢安定後に慎重に手技を検討、⑦維持療法へ移行
という順で考えながら治療を組み立てていきます。まず病勢コントロールを考え、守りの治療を行うことを中心に据えています。
肝斑は、5つの柱で治療します
診断・スキンケア指導・内服・デバイス治療を組み合わせて、
肝斑を正しい順番でコントロールします。
-
徹底的なスキンケア指導
日焼け止め・洗顔・保湿の正しい方法を個別に指導します。スキンケアの土台なくして治療効果は出ません。 -
トランサミン(トラネキサム酸)内服
肝斑の標準治療薬。メラニン生成を抑える働きがあります。500mg錠 100錠/2,750円(自費)。 -
メソナJ(経皮吸収導入)
美白成分を肌の奥まで届けます。ダウンタイムがほとんどなく、定期的に続けやすい治療です。 -
ジェネシス(ロングパルスNd:YAGレーザー)
肝斑に当てられる安全なレーザーです。ピコレーザーやQスイッチとは異なり、刺激が弱く肝斑を悪化させません。 -
ポテンツァ(ニードルRF)
ニキビ跡・毛穴の引き締めと組み合わせて使います。肌全体のトーンアップに有効です。
⚠️ 肝斑はレーザーの種類を間違えると悪化します。
まず診察で「本当に肝斑かどうか」を確認してから治療を決めます。
参考文献
- Espósito ACC, et al. Update on Melasma—Part I: Pathogenesis. Dermatol Ther (Heidelb). 2022.
- Espósito ACC, et al. Fibroblast morphology, growth rate and gene expression in facial melasma. An Bras Dermatol. 2022.
- Phansuk K, et al. Dermal Pathology in Melasma: An Update Review. 2022.
- Jo JY, et al. Update on Melasma Treatments. Ann Dermatol. 2024.
- Philipp-Dormston WG, et al. Melasma: A Step-by-Step Approach Towards a Multimodal Combination Treatment. J Eur Acad Dermatol Venereol. 2024.
- Cassiano DP, et al. Update on Melasma—Part II: Treatment. Dermatol Ther (Heidelb). 2022.
- Sarkar R et al: Delphi consensus on melasma management by international experts and pigmentary disorders society. J Eur Acad Dermatol Venereol. 2025.
- Del Rosario E, et al. Randomized, placebo-controlled, double-blind study of oral tranexamic acid in moderate-to-severe melasma. J Am Acad Dermatol. 2018.
- Colferai MMT, et al. Evaluation of oral tranexamic acid in the treatment of melasma: a placebo-controlled trial. J Cosmet Dermatol. 2019.
- Jiryis B. et al: Management of Melasma: Laser and Other Therapies—Review Study. J Clin Med. 2024.
- Castanedo-Cazares JP, et al. Near-visible light and UV photoprotection in the treatment of melasma: a double-blind randomized trial. Br J Dermatol. 2014.